作为我国原生原创的医保付费模式,按病种分值结算(Big Data Diagnosis-Intervention Packet, DIP)自上世纪九十年代从黑龙江省牡丹江市发源,到2020年71城全国试点(点击阅读了解),已有星星之火燎原之势。按病种分值付费是如何兴起?发展为何这么快?在这之前试点的城市有何可以借鉴的经验?他山之石可以攻玉,今天小编带您看DIP的前世今生,我们读史明今,学习已有的宝贵经验,了解DIP核心要素。
读史明今——DIP的前世今生
病种(DIP)分值法“雏形”:牡丹江市
黑龙江牡丹江市,是国家城镇职工医疗保险制度改革的第二批试点城市之一,也是20个重点联系城市之一.自1996年1月1日起,在150个机关和全额事业单位的9060名职工中进行了小范围的医改试点工作,于1997年1月1日起,试点工作全面启动。办法规定:同一病种在不同等级的医院治疗,执行不同的收费标准,二级医院较三级医院病种费用标准平均低30%左右。按疾病的临床疗效,同一病种分治愈、好转、未愈或死亡三个付费等级,每个付费等级费用差异为20%左右。对心、脑血管疾病和恶性肿瘤,临床未愈和死亡的,均执行“好转”等级的付费标准。
荆辉 《住院费用单病种结算在医疗保险中的应用》发表在《卫生经济研究》 1998年07期。章禹等病种结算学术成果,《病种结算在医疗保险中的应用》发表在《中国卫生经济》2000年08期。2008中国管理科学大会暨改革开放30年经济社会发展高层论坛,黑龙江省牡丹江市医疗保险局潘利,《牡丹江市基本医疗保险病种费用结算问题研究》一文,收录中国管理科学文献发现杂志社会议论文集。
淮安DIP探索:以“挣工分”方式自救
江苏省淮安市是实行按病种分值付费方式最早的城市之一。当时淮安市医保基金面临收不抵支的困境,医保资金有崩盘的危险,于是在调研学习牡丹江点数法改革经验后,2003年9月启动付费方式改革,淮安市运用“工分制”原理,通过总额预算管理和点数法相结合方式,将单病种的绝对金额转变为不同病种之间的相对价值,一方面体现了“量入为出”的医保基金分配理念,另一方面点数法实施后,医保不再给单个医疗机构分配总额指标,强化了区域内的医保预算竞争,可以将所有医疗机构的利益捆绑一起,鼓励医疗机构相互进行竞争与监督。据公开数据显示,淮安的改革效果非常显著,2004-2013年定点医疗机构次均住院费用年均增幅只有2.88%,控费效果明显,化解了改革之时的基金穿底风险。
全国各地探索,优等生广州脱颖而出
按
2010年
中山市就已开展按病种分值付费试点,病种数达4654种。广州清远推行病种分值付费,病种数达到4725种;
病
2013年
江西省南昌市结合淮安做法和上海、杭州的分等级医疗机构预算管理经验,形成了独具特色的病种分值付费改革的南昌样本。宿迁在全市范围内实施居民医保按病种分值付费
种
2014年
《银川市医疗保险按病种分值结算定点医疗机构住院医疗费用管理办法(试行)》
分
2015年
关于印发《东营市基本医疗保险住院费用按病种分值结算暂行办法》的通知
值
2016年
金华在市区7家主要医院启动实施医保“病组点数法”付费改革;
付
2017年
淄博、安庆、邢台、汕头、珠海和宜昌引入病种分值付费。汕头市推行病种分值付费,病种数达到4806种
费
2018年
除深圳和佛山外,广东全省开始全面实施按病种分值付费,病种数平均超过4000种;铜川市全面推进病种分值付费;2018年10月,厦门市更新结算办法引入病种分值付费;11月,成都市也开始在基本医疗保险范围内实施病种分值付费。
值得一提的是,2018 年 1 月 1 日广州开始全面推广 DIP,广州全市医保总额预付 127 亿元,但一年下来医院实际只发生了 116 亿元,相当于节约了 11 个亿。医疗机构也收获红利。根据广州医保局的数据,2018 年职工医保获得结余的医疗机构 152 家(占比 46.34%),2019 年预计为 127 家(占比 38.72%),均远高于 2017 年的 51 家(占比 19.62%)。
八点健闻:医保局新推的按病种分值付费,一年为广州医保节约了11亿
经验总结:按病种分值付费核心要素
病种分值的付费原理可以归纳为三个核心要素为:筛选病种、测算每个病种的分值和确定医疗机构系数。根据这三个核心要素确定病种分值库,体现出不同病种之间的相对权重,确立医疗机构诊疗病种费用与支付价之间的比价关系,医保再根据区域总额预算确定每个分值的单价,分值乘以单价则是医保对定点医疗机构的基金支付额度。
2020年7月的DIP大会上,广州作为唯一受邀的城市代表,分享和总结了自己的DIP经验。下面编者将基于广州经验为大家介绍按病种分值付费的核心三要素。
核心三要素的确定方法
目前广州按病种分值付费技术较为成熟,经验丰富,根据广州DIP2019技术指南,将DIP的核心三要素的确定方法供大家参考:

病种分类及病种影响因素
核心要素一:筛选病种
一、直接组合法
按照患者出院主要诊断的疾病名称(ICD-10 编码)与手术及操作编码(ICD-9-CM-3)中的原始操作编码直接进行组合而确定的方法,称为直接组合法。如下图 ,出院主要诊断名称均为再生障碍性贫血(疾病诊断编码都 是 D61.9与不同的临床操作(操作名称及其编码不同)直接组合,从而生了对应的六个分值。
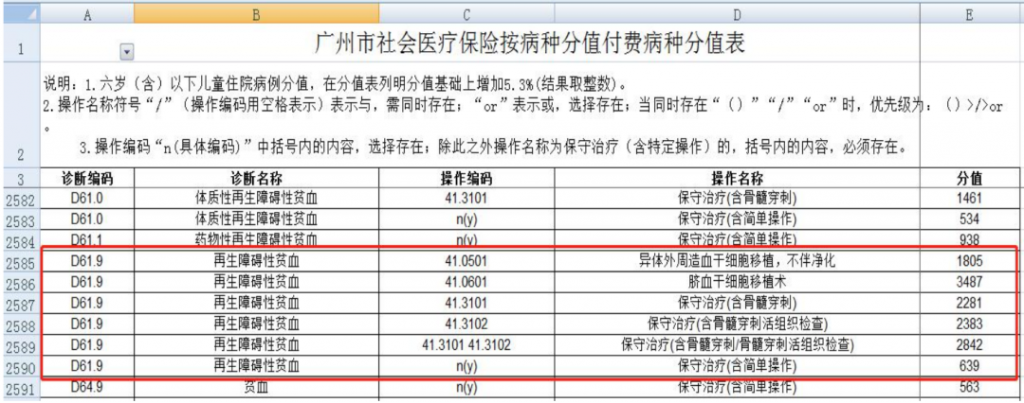
直接组合法示例图
二、编码归类法
是首先对手术及操作编码(ICD-9-CM-3)按照一定的规则进行归类处理,形成不同的诊治方式,最后再按照患者出院主要诊断的疾病名称 (ICD-10 编码)与不同的诊治方式进行组合而形成的病种分值库确定的方法编码归类法与直接组合法的最大区别,就是是否对原始的手术及操作编码进行归类处理,不同的归类方法及归类的程度形成了不同的病种分值库。
△来源:论文《基于大数据的病种分值付费的原理与方法》
三、全省参考病种的修订
根据我省全面推行按病种分值付费支付方式改革的实践,结合各地市 的病种分值库,对全省参考病种以及基层病种进行了修订。
(一)病种参考目录
为进一步推进按病种分值付费支付方式改革,为各地市提供更好的常
见病种参考目录,修订全省按病种分值付费病种参考目录,修订后共有 7681个病种。修订方法是综合全省各地市 2018 年病种分值库和诊治编码库,覆盖2018 年全省各地市的 ICD-10 亚目码、ICD-9-CM-3 操作编码,对诊治方式重新归类,最终形成的全省参考病种库共有 7681 个病种(不包括基层病种),29 种诊治方式,其中包含 4203 个 ICD-10 亚目码,6411 个 ICD-9-CM-3操作编码。
(二)基层病种参考目录
为落实分级诊疗制度,通过按病种分值付费对部分常见病、多发病在
各级医疗机构治疗分值无医疗机构系数差异的方式,促使高水平的医疗机构少收治基层病种,将慢性病、度过急性期处于恢复期的患者向下转诊, 实现医疗机构之间分工的明确性,促进医疗资源的纵向流动,引导患者在基层就医,减少优质医疗资源的占用,减少患者的医疗费用负担,促进基层医疗机构的持续发展。
对 2018 年 12 月印发的 500 个基层病种进行修订。具体遴选规则为: 适宜在一级及以下医疗机构治疗的病种范围。具体剔除规则为:无需入院治疗的极低分值病种;三级医疗机构几乎不收治入院的病种;第一版基层病种中属于较高分值区间的病种,而一、二、三级医疗机构收治患者存在结构差异且医疗费用差距较大的病种;三级医疗机构收治,而一级医疗机构几乎无法收治的病种等。最终确定的参考基层病种(修订版)为 831 个。
核心要素二:确定病种分值
一、基准病种法
基准病种法是指选用临床上一个常见的、例数较多的,临床路径明确,
诊治方式固定,并发症与合并症较少,医疗费用稳定的病种作为基准病种, 然后将基准病种的分值设定为1000,再根据其它病种的次均费用与基准病种的次均费用之间的比例关系来确定分值。
该病种分值=各病种的平均住院医疗费用÷基准病种的平均住院医疗费用×基准病种分值。

基准病种法参考图
如图 ,2018 年某市选用主要诊断为 K35.9 未特指的急性阑尾炎结合主要手术操作为 47.0101 腹腔镜阑尾切除术这一病种,为基准病种。基准病种的次均结算费用是 11113 元,另一病种 K35.9(未特指的急性阑尾炎) 及其他诊治方式的次均结算费用为 4311.844 元,该病种分值就等于该病种 的次均结算费用除以基准病种的次均结算费用再乘以基准病种的分值 (1000 分),因此该病种的分值计算方法为 4311.844 元除以 11113 元再乘 以 1000 分,即等于 388 分。
二、固定参数法
固定参数法则是直接以近年各个病种的人次均医疗总费用或次均医保 结算费用除以一个固定参数所得的值即为该病种的病种分值,有意模糊病种费用与分值之间的关系。
核心要素三:确定医疗机构系数
为了合理补偿各等级医疗医疗机构之间的成本差异,先行先试地区会进行医疗机构系数设置。以广州DIP技术指导为例:
(一)医疗机构等级系数法
医疗机构等级系数法主要是综合考虑各定点医疗机构级别、类型、病种次均基本医疗费用的客观差异以及医保部门对医疗机构进行绩效考核情 况等综合因素确定不同医疗机构系数。如将三级医疗机构系数设为 1,把其他医疗机构病种费用与三级医疗机构比较,按“约束最优化方法”测算 并综合考虑将其他医疗机构分为不同的档次。
(二)基本权重和加成权重系数法
基本权重和加权权重系数法是对于市内定点医疗机构数量多的地市,不同医疗机构参保人病情、提供医疗服务过程中所消耗的医疗资源、重点 专科建设特色等方面,存在较多的差异性,因此在确定医疗机构系数过程中还需引入一些其他的指标。首先在定点医疗机构权重系数的各项数据采集上,是以定点医疗机构当年度申报结算数据为依据;其次是根据不同级别医疗机构相同病种医疗费用比例关系确定基本权重系数,将三级医疗机构的初始值设置为 1;最后根据不同评价指标设置了加权系数。这些加权系数的指标包括:
1.病例组合指数(CMI)加成系数CMI>=1 时,加成 1 个百分点;CMI 每增加 0.1,依次多加成 1 个百点。最高加成 10 个百分点。计算 CMI 时以具体病种组合数据计算,不含综合病种。
CMI 计算公式方法为:某病种分值=该病种次均总费用÷基准病种次均总费用×1000;某定点医疗机构 CMI=该院所有病例总分值÷该院总例数÷1000。
2.老年患者比例加成系数
定点医疗机构 60 岁(含)以上老年人住院人次占比大于等于全市平均水平时,加成 1 个百分点;平均水平上每增加 0.1,依次多加成 1 个百分 点。最高加成 5 个百分点。
3.分级管理等级评定加成系数
把对医疗机构的分级管理评定结果融入在医疗机构系数的加成中。定点医疗机构分级管理等级评定为 AAA 级的,加成 1.5 个百分点;分级管理 等级评定为 AA 级的,加成 0.5 个百分点。
4.重点专科加成系数
对有国家、本省或本市卫生部门评定的重点专科的定点医疗机构加成0.5 个百分点。
(三)病种医疗机构等级系数法。
1.设立各病种各医疗机构系数。每个病种,对各级各类医疗机构设定
不同的医疗机构系数。系数设定因素和医疗机构卫生级别、等级、社保类别和病种费用情况有关。原则上下一类别医疗机构的系数不高于上一类别的最高系数,年度内医疗机构系数不予调整。各病种各医疗机构系数应对外公开。该办法是医疗机构等级系数法的进一步优化,体现不同病种的特点和差异性,设定更加科学合理,但流程较为复杂,需要较成熟的信息系统支持,建议有条件的地市可采用该方法。
2.设立考核清算奖励系数。为评价各定点医疗机构的管理质量,将各医疗机构基本医疗保险管理指标与同级别类别医疗机构管理指标平均水平对比,设立考核清算系数。考核清算系数由人次人头比增长率、人次均医疗总费用增长率、疾病诊治编码准确率指标确定。具体计算公式为:
(1)考核清算系数=(人次人头比增长率指标+人均病组结算费用增长 率指标+疾病诊治编码准确率指标)÷3,各医疗机构考核清算系数低于 95%的,按 95%计算,高于 105%的,按 105%计算。
(2)人次人头比增长率指标=同类别医疗机构平均的人次人头比增长率÷该院实际人次人头比增长率,同类别医疗机构平均的人次人头比增长率=∑(各医疗机构人次人头比增长率×出院人数)÷同类别医疗机构出院总人数,该院实际人次人头比增长率=(本年度出院人员人次人头比率÷上年
度出院人员人次人头比率)×100%,人次人头比率=出院人次÷出院人数。
(3)人次均病组医疗总费用增长率指标=同类别医疗机构平均的人次 均病组医疗总费用增长率÷该院人次均病组医疗总费用增长率,同类别医疗机构平均的人次均病组医疗总费用增长率=∑(各医疗机构人次均病组医疗总费用增长率×病组人数)÷同类别医疗机构病组总人次数,该院人次均病组医疗总费用增长率=(本年度人次均病组医疗总费用÷上年度人次均病组医疗总费用)×100%,该院人次均病组医疗总费用=该院病组医疗总费用÷该院病组结算总人次数。
(4)疾病诊治编码准确率指标=该院疾病诊治编码准确率÷全市平均的疾病诊治编码准确率,该院疾病诊治编码准确率=该院疾病诊治编码抽查准确例数÷该院抽查总例数×100%,全市平均的疾病诊治编码准确率=∑(各医疗机构疾病诊治编码准确率×病例抽查总例数)÷全市抽查总例数。若医疗机构疾病诊治编码准确率低于 80%的,按 80%作为全市平均的疾病诊治编码准确率的计算基数。
(5)新纳入的市内定点医疗机构,纳入的第一年考核清算系数可设为1,之后按照上述相关规定计算。
(广州按病种分值付费技术指南)
编者总结:目前按病种分值付费国家技术规范还未公布,由于按病种分值付费的病种库具有区域特色,以及各机构系数也需区域制定,分值每个区域也有差别,所以这里编者只提供方法及理论参考,各试点区域具体实施还需参照全国技术规范。对于基层医疗人员而言,无论是DRGs还是DIP,病案编码及病案质控工作一直都很重要。
来源:医有数


