系统性红斑狼疮(SLE)是一种复杂的自身免疫性疾病,严重影响患者的生活质量,给社会和家庭带来沉重负担。在全球范围内,SLE的发病率为1.4/100,000人年,其中女性占80%以上。40-59岁的患者占新诊断病例的大多数。遗传学、环境因素和医疗保健能力的变化可能导致不同地区的流行病学模式不同。基于此,本文将介绍中国SLE的发病情况、死亡原因、儿童期发病特点等。
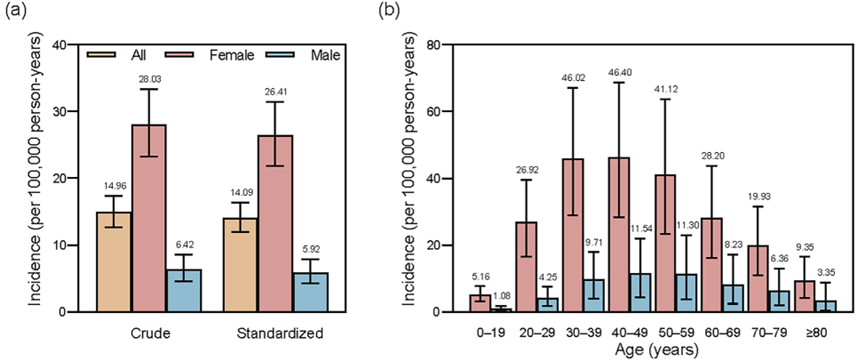
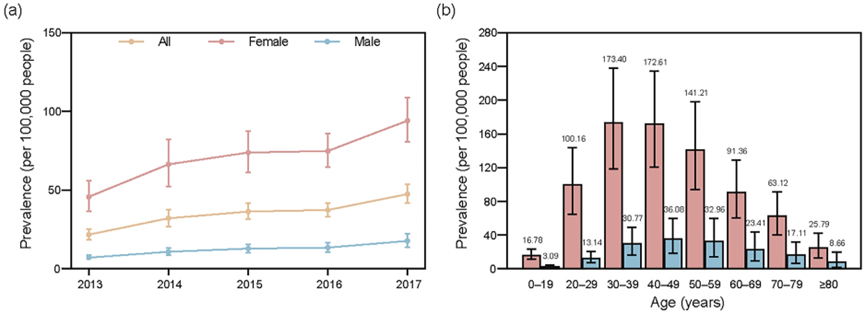
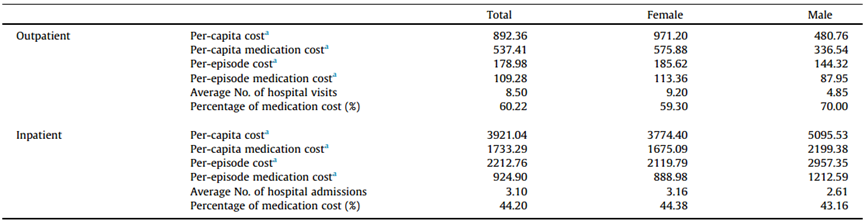
研究采用2013-2017年的保险数据,对中国城市地区进行全国性的流行病学评估,覆盖了大约3亿居民,主要目的是估计中国SLE的发病率、患病率和疾病负担,重点注人口和地理差异1。2017年中国SLE粗发病率为14.96(95%CI 12.69-17.43)/10万人年,年龄和性别标准化发病率为14.09(11.95-16.41)/10万人年。女性发病率高于男性,女性粗发病率为28.03(23.20-33.30)/10万人年,标准化发病率为26.41(21.84-31.41)/10万人年;男性粗发病率为6.42(4.59-8.55)/10万人年,标准化发病率为5.92(4.24-7.88)/10万人年。女性发病年龄高峰在30-49岁,男性在40-59岁(图1)。西北地区SLE标准化发病率高于中南和东部地区。2013-2017年,中国SLE年龄和性别标准化患病率从21.85(18.50-25.48)/10万人增长到47.61(41.77-53.83)/10万人,增长了1.18倍,2017年估计中国城市地区SLE患病人数约为40万。女性患病率从45.83(36.71-55.95)/10万人增长到94.16(80.67-108.69)/10万人,男性从7.16(5.78-8.69)/10万人增长到17.86(13.84-22.38)/10万人(图2)。患病率年龄分布与发病率相似,且西北地区标准化患病率最高。图2:2013-2017年中国城市SLE标化患病率2017年中国SLE患者总体年医疗费用为1.445亿美元,人均年费用为1599.34美元。门诊患者人均年费用892.36美元,每次就诊费用178.98美元,药费占总医疗费用约60.22%;住院患者人均年费用3921.04美元,每次住院费用2212.76美元,药费占44.20%。女性门诊患者人均和每次就诊费用更高,平均就诊次数更多;男性住院患者人均和每次住院费用更高(表1)。青少年和年轻成年门诊患者费用最高,住院患者中80岁以上费用相对较高。SLE患者人数快速增长,尤其是年轻和中年女性,给中国医疗系统带来沉重负担。发病率和患病率上升可能与分类标准更新、诊疗指南和政策推广、医疗体系发展、专业团队建设等因素有关。女性患者占比较高(81.33%),发病年龄较东亚其他国家早10-20年。紫外线辐射暴露可能是西北地区发病率和患病率较高的原因之一。
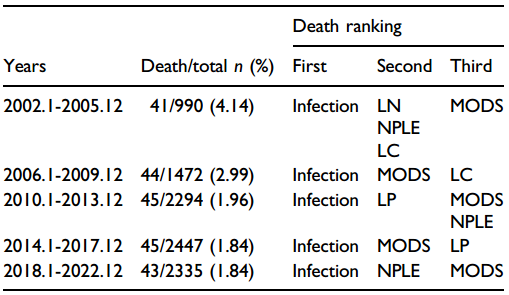
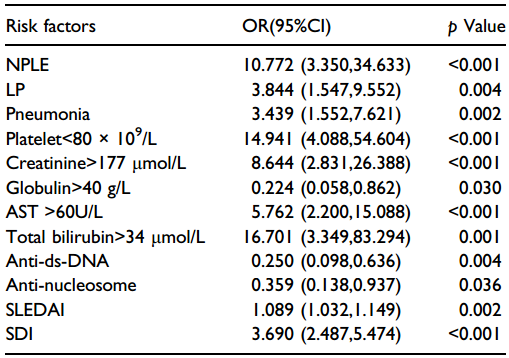
一项回顾性研究分析中国2002-2022年9538例SLE患者的病历,其中218例死亡病例为病例组,随机选择110例SLE住院患者为对照组,收集患者的临床症状、死亡原因和危险因素等信息。旨在总结近20年SLE住院患者的死亡原因和临床特征,通过早期发现重症SLE提高患者生存率2。9538例患者中女性8162例(85.6%),男性1376例(14.4%),共218例患者死亡,其中女性188例,男性30例,男女死亡率无显著差异(P>0.05)。死亡患者发病年龄中位数为24岁,死亡年龄中位数为29.5岁,死亡队列中位生存时间为14个月。2002-2013年SLE患者死亡率稳步下降,2014-2022年保持不变。2002-2012年SMR为4.98(95%CI :4.06-5.89),2013-2022年为3.39(95%CI :2.74-4.04),年轻患者组SMR较高,SMR随年龄增长而降低(表2)。MODS:狼疮性多器官衰竭综合征;NPLE:神经精神性狼疮;LP:狼疮性肺部损害;LC:狼疮性心脏损害;LN:狼疮性肾炎感染是过去二十年SLE患者的主要死亡原因,占总体死亡人数的31.19%。肺部是最常见感染部位(63.2%),常见病原体包括真菌(24例)、革兰氏阴性菌(23例)和革兰氏阳性菌(7例)。狼疮性多器官功能衰竭综合征(MODS)占总体死亡人数的15.14%,由SLE疾病活动引起。神经精神性狼疮(NPLE)占总体死亡人数的11.47%,其临床症状复杂多样,发病机制复杂,治疗包括对症治疗和使用糖皮质激素、免疫抑制剂及生物制剂等。其他:狼疮性肺部受累(LP)自2010年以来成为SLE患者死亡的前三大原因之一,早期主要死于间质性肺病(ILD)和弥漫性肺泡出血(DAH),晚期主要死于肺动脉高压(PAH)。狼疮性心脏损害(LC)、狼疮性肾炎(LN)、血小板减少症、狼疮相关胃肠道损害等也占一定比例。不同发病年龄组主要死因分布:≤18岁年龄组总体死亡率以及与NPLE、狼疮相关MODS、血小板减少症和LP相关的死亡率明显高于其他两组(19-49岁和≥50岁)。死亡组与存活组临床特征比较:死亡组发病年龄更年轻(P<0.05),癫痫、脑血管意外、精神症状、DAH、心肌炎、肝炎、LN、肺炎、淋巴细胞减少、贫血、血小板减少、显微镜下血尿、管型尿、蛋白尿、血清肌酐升高、低蛋白血症、谷草转氨酶(AST)升高、谷丙转氨酶(ALT)升高、总胆红素升高、C反应蛋白(CRP)升高等发生率高于存活组,而脱发、高球蛋白血症、抗双链DNA抗体阳性、抗核小体抗体阳性等在存活组更常见。死亡风险因素的多因素分析:NPLE、LP、肺炎、血小板减少、肌酐升高、AST升高、总胆红素升高以及SLE疾病活动指数(SLEDAI)和SLE损伤指数(SDI)评分较高与SLE患者住院死亡呈正相关;而高球蛋白血症、抗双链DNA抗体和抗核小体抗体阳性呈负相关(表3)。NPLE:神经精神性狼疮;LP:狼疮肺部受累;AST:谷氨酸转氨酶;SLEDAI:系统性红斑狼疮疾病活动指数;SDI:(系统性红斑狼疮国际合作诊所,SLICC)/(美国风湿病学会,ACR)损伤指数;OR:比值比;CI,置信区间
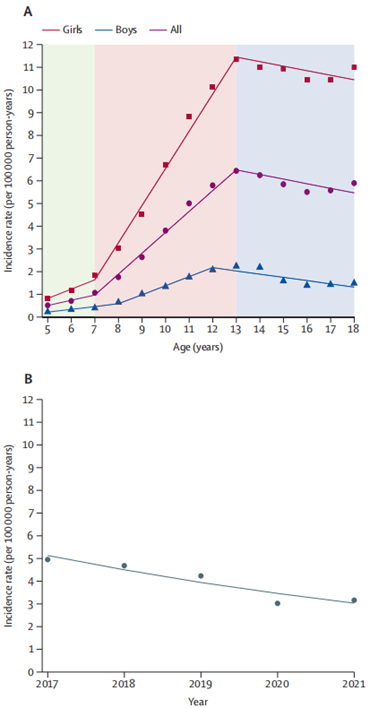
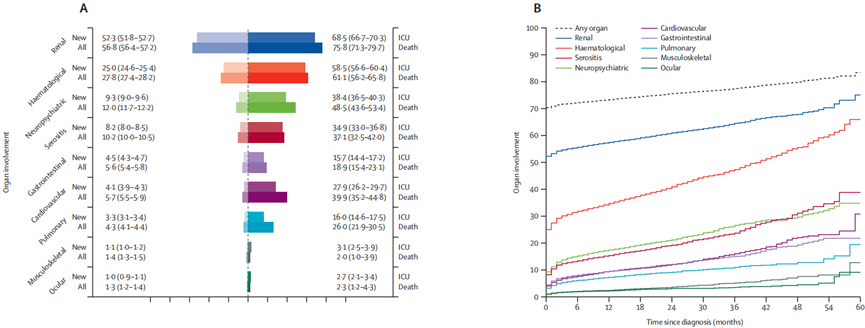
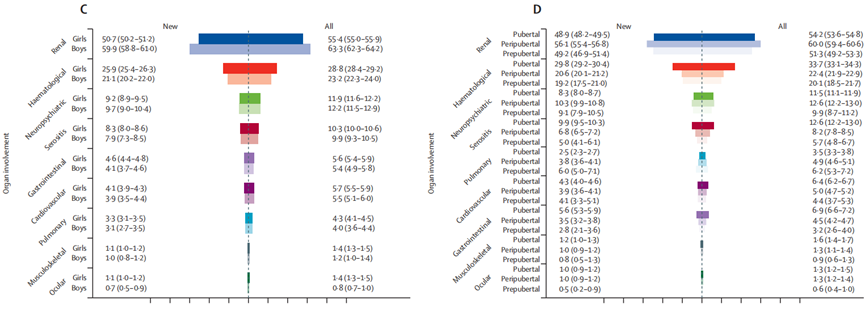
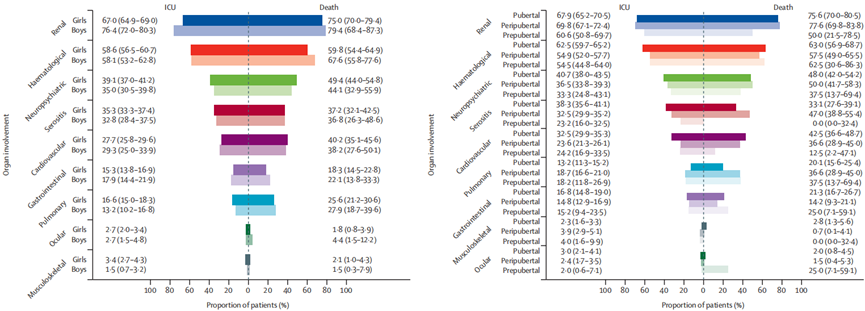
儿童期发病SLE是一种复杂的自身免疫性疾病,与成人发病的SLE相比,具有疾病进展更具侵袭性和器官受累风险更高的特点。该研究利用中国国家卫生健康委员会2011年启动的医院质量监测系统(HQMS),收集了中国大陆所有31个省、自治区和直辖市的强制性医院出院记录,涵盖1595家三级医院和1349家二级医院中儿童期发病SLE患者信息。纳入2016年1月1日至2021年12月31日期间出院诊断包含儿童期(5-18岁)发病SLE(根据2019年美国风湿病学会或2012年SLE国际协作组分类标准诊断)患者记录3。2016-2021年期间,HQMS共收到134,956份儿童期发病SLE诊断记录,排除不符合条件的记录后,得到54,338名5-18岁患者的128,670条记录。其中,2017-2021年期间新诊断患者43,756例(女孩36,153例,男孩7603例),发病率为3.97(95%CI 3.93-4.01)/10万人年,呈下降趋势,5年期间粗发病率下降了36%。发病率在不同性别和年龄阶段存在差异,5-7岁青春期前儿童发病率相对稳定,8-12岁青春期儿童发病率随年龄增长而增加(每增加1岁,发病率增加0.92/10万人年),13岁及以上青春期儿童发病率逐渐下降(每增加1岁,发病率降低0.20/10万人年)。女孩发病率在青春期前后变化更为显著,8-12岁女孩发病率随年龄增长的增幅(每增加1岁,发病率增加1.64/10万人年)大于男孩(每增加1岁,发病率增加0.40/10万人年)(图3)。中国南方省份发病率(4.50/10万人年)高于北方省份(2.84/10万人年)。图3:2017–2021 年中国儿童期SLE发病率的性别差异(A)和时间趋势(B)肾脏(56.8%)和血液系统(27.8%)是儿童SLE最常受累的器官系统。在54,338名患者中,1.2%患有巨噬细胞活化综合征(图4A)。器官受累患病率随确诊时间增加而上升,但各器官系统的比例分布大致不变(图4B)。女孩血液系统(调整比值比1.21,95%CI 1.14-1.29)和眼部(1.61,95%CI 1.21-2.18)受累患病率高于男孩,而LN患病率低于男孩(0.70,95%CI 0.67-0.74) (图4C)。青春期前和青春期儿童肺部受累较多,而浆膜炎、血液系统受累和胃肠道受累较青春期儿童少,青春期儿童LN患病率高于青春期后儿童(图4D)。(A)总体患者以及新发疾病、入住ICU或在医院死亡的患者中的器官受累情况(B)器官受累的累计发生率(C)按性别划分的总体患者和新发疾病患者的器官受累情况(D)按相对于青春期开始的年龄(青春期[≥13 岁]、围青春期[8-12岁]和青春期前[5-7岁])划分的总体患者和新发疾病患者的器官受累情况图 4:2017–2021年中国儿童期SLE患者主要器官受累情况54,338名患者中,4.5%(2471名)入住重症监护病房(ICU),其中女孩占84%,男孩占16%,ICU入院率和住院死亡率在男女之间无差异。入住ICU患者中最常见受累器官系统为肾脏、血液系统、中枢神经系统、浆膜和心血管系统(图5)。ICU患者死亡率为8.6%(213名),青春期儿童死亡率最高。儿童期发病SLE患者住院总死亡率为0.7%,2016-2021年期间每年住院死亡率在0.5%-0.7%之间。死亡患者器官受累总体患病率明显高于新发病患者,最常见死因是肺炎(37%)、多器官功能障碍综合征(25%)和肾衰竭(19%),约三分之二的死亡发生在确诊后一年内。图5:入住 ICU 患者和在医院死亡患者的器官受累情况(左)按性别划分。(右)按相对于青春期开始的年龄(青春期、围青春期和青春期前)划分SLE是一种复杂的自身免疫性疾病,中国相关研究揭示了其流行病学特征、死亡原因及儿童期发病特点。发病率和患病率呈增长趋势,女性高发且发病年龄有别,西北地区发病率和患病率较高;患者医疗费用较高且门诊与住院费用构成不同。死亡原因主要包括感染、狼疮性多器官衰竭综合征以及神经精神性狼疮等,儿童期发病患者器官受累严重、死亡率高且存在性别差异,发病机制复杂,未来需深入研究以优化分层精准治疗、针对性干预及医疗保健规划。
1.Li M, Li C, Cao M, et al. Incidence and prevalence of systemic lupus erythematosus in urban China, 2013-2017: A nationwide population-based study. Sci Bull (Beijing). 2024;69(19):3089-3097. doi:10.1016/j.scib.2024.04.0752.Dong F, Zhao C, Lei L, Zheng L, Wen J, Qin F. Mortality and prognostic factors among inpatients with systemic lupus erythematosus in China: A 20-year retrospective study. Lupus. 2024;33(12):1389-1398. doi:10.1177/096120332412835473.Gao S, Yu Z, Ma X, et al. Childhood-onset systemic lupus erythematosus in China, 2016-21: a nationwide study. Lancet Child Adolesc Health. 2024;8(10):762-772. doi:10.1016/S2352-4642(24)00172-X