引言
高血压、糖尿病(以高血糖为特征)和血脂异常[以血清胆固醇或甘 油三酯(triglyceride,TG)水平升高为主要表现]常统称为“三高”,是心血 管疾病发病和死亡的 3 项主要危险因素。我国患有高血压、糖尿病和血 脂异常的人数已经高达数亿[1],且许多患者“三高 ”并存,导致发生严重 心血管事件的风险成倍增高 。为了遏制和逆转我国心血管疾病患病率 和死亡率的上升趋势,必须加强对这些危险因素的预防和管理 。而与 3 项危险因素分别单独管理相比,实行“三高 ”共管可显著减少重复管理 所需要的人力、物力和财力,产生良好的健康效益和经济效益[2]。
《健康中国行动(2019—2030年)》明确提出要推进“三高 ”共管,做 好血压、血糖、血脂的规范化管理[3],具体计划是到 2030 年高血压和糖 尿病的规范管理率均提升至≥70%,治疗率和控制率持续提高,35 岁及 以上居民年度血脂检测率≥35% 。为推动“ 三高 ”共管的落地与实施, 建议由卫生健康行政部门发挥行政管理职能,主导区域内医疗机构的 “ 三高 ”共管上下级联动体系的构建,统筹各方资源,提升管理效率,循 序渐进将“三高 ”共管真正落到实处。
然而,目前国内外还没有专注于“三高 ”共管的指南或共识 。为积 极推广“ 三高 ”共管的理念,提升临床医生的“ 三高 ”共管技能,我国心 血管、高血压、糖尿病、血脂管理和社区医疗等领域的专家,通过广泛 复习文献,结合我国临床实践,撰写了关于“ 三高 ”共管规范化诊疗的 中国专家共识。
本共识强调以下观点:( 1)高血压、糖尿病和血脂异常都是可防可 控的危险因素,对“三高 ”应同等重视和综合管理;(2)“三高 ”共管的根 本目标是降低发生心、脑、肾及血管并发症和死亡的总危险 。应通过 早期筛查和评估“ 三高 ”患病情况,结合分析其他危险因素、靶器官损 害和临床合并疾病,对患者进行心血管总体风险的评估和分层,并个 体化地选择管理目标;(3)构建“三高 ”共管上下级联动体系,实施符合 我国国情的规范化的“三高 ”全程管理和分层管理。
“三高”患病率及危害
一、我国人群“三高 ”的患病与控制现状
目前,我国 18 岁及以上成人的高血压、糖尿病和血脂异常患病率 分别为 27.9%、12.4% 和40.4%[4 6]。“三高 ”常常合并存在,在不同研究 中,高达 61.5% 的高血压患者合并有血脂异常[7],65.8% 的血脂异常患 者合并有高血压[8 ],67. 1% 的糖尿病患者合并有血脂异常[9]。 湖北省调查 35~75 岁城乡居民64 151 人,检出同时存在高 血压、糖尿病和血脂异常的患者 5 717例,患病率为 8.9%[10]。 中国 2 型糖尿病患者血糖、血压和血脂研 究显示,29.8% 的门诊糖尿病患者同时合并有高血 压和血脂异常,然而仅有 5.6% 的患者经治疗实现 了“三高 ”达标[11]。
二、“三高 ”并存的危害
高血压 、糖尿病和血脂异常均是心血管疾病 的独立的主要危险因素 。血压水平与心血管风险呈连续 、独立 、直接的正相关关系[ 12 ],糖尿病患者 发生心血管疾病的风险增加2~4 倍[13 ],而血脂异 常 尤 其 低 密 度 脂 蛋 白 胆 固 (low density lipoprotein cholesterol,LDL C)升 高 是 导 动 粥 样 硬 化 性 心 血 管 疾 病 ( atherosclerotic cardiovascular disease,ASCVD)发生和发展的关键 因素[14]。 高血压 、高血糖和致动脉粥样硬化的血 脂异常都是代谢相关性危险因素,有明显的聚集 倾向,常常会成对或三联一起发生在同一患者身 上[15],形成“两高 ”并存甚至“ 三高 ”并存。“三高 ”并 存时,这三项危险因素相互影响 、相互加重,产生 协同作用,诱发和加速动脉粥样硬化、血管内皮功 能异常、炎症过程和靶器官损害[16],成倍增加发生 心血管事件和死亡的风险。
美国一项研究纳入当地全部 35 岁以上无心血 管疾病的高血压患者 57 573 例 ,6 年随访期间有 5 196 例患者发生心血管事件[17]。Cox 比例风险回 归模型分析显示,与单纯高血压患者相比,合并血 脂异常、糖尿病和“三高 ”共存的患者发生心血管事 件的危险比分别为 1.21[95% 置信区间(confidence
interval,CI)为 1.10~ 1.32]、2.07(95%CI 为 1.86~2.30)和 2.20(95%CI 为 1.89~2.55)。 国内一项前瞻 性队列研究观察 3 022 名成年居民,基线时 5 项危 险因素(高血压、糖尿病、血脂异常、超重/肥胖、吸 烟 )的 检 出 率 分 别 为 52.40%、8. 14%、30.91%、 52.93% 和 25.90%[18]。平均随访 6.9 年后,134 名成 年人发生主要心血管事件;有 1 项、3 项和 5 项危险 因素者发生主要心血管事件的风险分别是无危险 因素者的 2.84 倍、3.71 倍和 16.10 倍。
“三高”共管获益的临床证据
真实世界研究显示,与仅管理 1 项或 2 项危险因素相比,“三高 ”共管能更好地预防心血管事件。 例如,香港地区一项回顾性队列研究纳入 144 271 例无心血管病史的糖尿病患者,评价糖化血红蛋白 (glycated hemoglobin,HbA1c)、血压和 LDL C 控制 达 标[ 分 别 为 <7.0%、<130 / 80 mmHg( 1 mmHg= 0. 133 kPa)和<2.6 mmol/L]对心血管事件发生率的 影响[19]。结果显示,HbA1c 达标、血压达标、LDL C 达标及 3 项均达标的患者,心血管事件发生率分别 较 3 项指标均不达标者降低 13%、18%、42% 和55% (P 均<0.05)。 美国一项研究纳入 2 018例无心血管 病史的糖尿病患者,平均随访 10.8 年,目的是评估 血压、HbA1c 和LDL C 控制达标能否降低心血管事 件[20]。结果发现,心血管事件风险的降低幅度与控 制达标的危险因素个数相关:有 1、2 和 3 项指标达 标的患者,发生心血管事件的风险分别较 3 项指标 均不达标者降低 36%、52% 和 62%(P 均<0.000 1)。
评价危险因素综合管理效益的随机对照临床 试验,大多数仅干预 2 个危险因素,并证实干预 2 个 危险因素的临床获益优于只干预 1 个危险因素 。 例 如 ,盎 格 鲁 斯 堪 的 纳 维 亚 心 脏 结 果 试 验 (ASCOT LLA)显示[21 ],在接受降压药物治疗的高 血压患者中,与单用降压药物组相比,联合他汀治 疗组的主要终点事件发生率降低 36%(17%~50%, P=0.000 5)。
丹麦 Steno 糖尿病中心 2 型糖尿病随机研究 (Steno 2)纳入 160 例伴有微量白蛋白尿的2 型糖尿 病患者,随机分入常规治疗组和多种危险因素强化 干预组,强化干预措施包括生活方式干预和使用降 压、降脂及降糖药物进行“三高 ”共管[22]。平均随访 7.8 年后,强化干预组的心血管主要终点事件发生 率较常规组降低 53%(27%~76%,P=0.008)。 随机 试验阶段结束后,Steno 2 的研究者对患者继续进 行随访 。 总共随访 21.2 年后[23],与常规组相比,强 化 干 预 组 主 要 终 点 事 件 发 生 率 降 低 45%(23%~ 61%,P<0.001),全因死亡率降低 45%( 17%~64%, P=0.005)。
美国的年龄标化冠心病死亡率自 20 世纪 60 年 代中期开始呈现下降拐点,1980—2000年下降 40% 以上,其中治疗进展的贡献约占 47%,危险因素控 制的贡献约占 44%[24]。英国、芬兰、荷兰和新西兰 等国家的同类归因分析研究也一致显示,危险因素 控制对冠心病死亡率下降的贡献率约为 50%[24]。
“三高”共管的路径和患者风险评估
一、“三高 ”共管的路径
实现“三高 ”共管的第一步是通过测量血压、血 糖和血脂指标检出高血压、糖尿病和血脂异常的患 者,并确定是否为“ 三高 ”并存 。然后,对患者进行 总体心血管风险的评估和分层,在此基础上确立适 合患者的血压、血糖和(或)血脂控制目标值,确定 启动药物治疗的时机,优化治疗方案和进行综合管 理(图 1)。
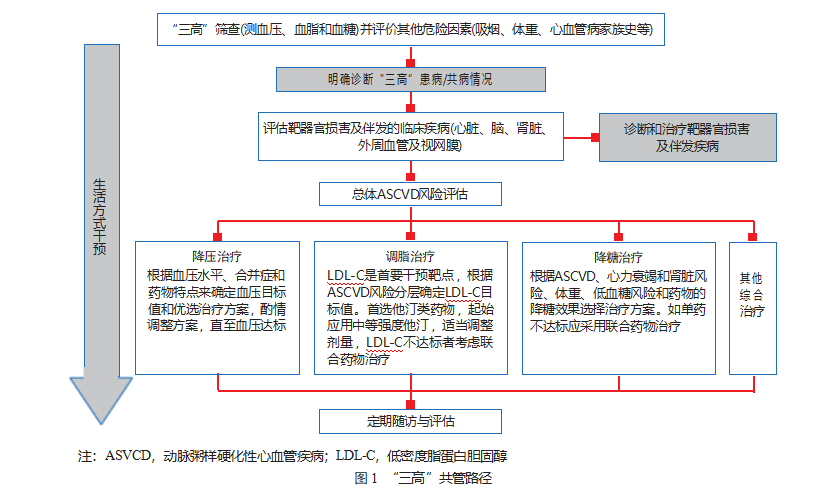
二、“三高 ”患者的筛查和“三高 ”诊断标准
高血压、糖尿病和血脂异常患者大多数无明显 临床表现,需要通过筛查才能得以早期发现 。 因 此,除定期人群健康体检外,各级医院应建立“首诊 测血压 ”的制度,成人全科门诊首次就诊的患者和 就诊的高血压患者应一律测量血压 。应采用多种 方式提高广大民众的防病知识和自我保健意识,建 议血压正常者至少每年测量 1 次血压[3],高危人群 经常测量血压 ,积极推广使用家庭测量血压 技术[12]。
![]() 为了检出糖尿病患者,建议对 2 型糖尿病高危人群和 40 岁及以上成人每年至少检测 1 次血糖[25],方法可为空腹血糖 、口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)或 HbA1c 。 筛查结果 为糖尿病前期者,建议每半年检测 1 次血糖,每年到医院进行 1 次糖尿病诊断性评价[13, 25]。
为了检出糖尿病患者,建议对 2 型糖尿病高危人群和 40 岁及以上成人每年至少检测 1 次血糖[25],方法可为空腹血糖 、口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)或 HbA1c 。 筛查结果 为糖尿病前期者,建议每半年检测 1 次血糖,每年到医院进行 1 次糖尿病诊断性评价[13, 25]。
为了及时发现血脂异常,建议对 40 岁以下成 年人每 2~5 年进行 1 次血脂检测,40 岁及以上成年 人每年至少检测 1 次,ASCVD 高危人群应根据个体化防治的需求进行血脂检测[26]。血脂检测的基本 项 目 为 血 清 总 胆 固 醇(total cholesterol,TC)、 LDL C 、高 密度脂蛋 白胆固醇(high density lipoprotein cholesterol ,HDL C)和 甘油三酯 (triglyceride,TG),并计算非高密度脂蛋白胆固醇 (非 HDL C计算公式为 :非 HDL C=TC -HDL C)。 降低 LDL C水平是防控 ASCVD 风险的首要干预靶 点,非 HDL C 可作为次要干预靶点 。 需要时或有条件时也可检测其他血脂成分如载脂蛋白 B(apolipoprotein B,ApoB)和脂蛋白(a)[lipoprotein(a), Lp(a)],每个人的一生中至少应检测 1 次 Lp(a)。
应特别重视高危人群的糖尿病和血脂异常早期筛查与诊断 。高危人群主要包括:(1)心血管疾病患者 ;(2)体重指数(body mass index,BMI)≥ 24 kg/m2 和(或)中心型肥胖者(男性腰围≥90 cm,女 性腰围≥85 cm);(3)有高血压史,或正在接受降压 治疗者;(4)糖尿病前期患者;(5)家族性高脂血症 患者;(6)有早发性心血管疾病家族史者(男性一级 直系亲属在 55 岁前或女性一级直系亲属在 65 岁前发病 );(7)慢 性 肾 脏 病(chronic kidney disease,CKD)患者;(8)10 年心血管病发病风险≥10% 的其 他个体 。此外,一级亲属有糖尿病史,缺乏体力活 动,黑棘皮病患者,有巨大儿分娩史、妊娠期糖尿病 病史或多囊卵巢综合征病史的女性,有类固醇类药 物或免疫检查点抑制剂使用史,以及长期接受抗精 神病药物或抗抑郁症药物治疗的患者,也是易患糖尿病的高危人群[13, 25]。
“ 三高 ”的诊断标准见图 2 。需要强调的是,图 2 中的血脂异常诊断标准,主要适用于 ASCVD 低危人群 。 降脂治疗时应把降低 LDL C 水平作为首要 干预靶点,并根据患者的 ASCVD 危险分层确定目 标值。
高血压 | 诊室血压≥140/90 mmHga (非同日3次测量) , 或家庭血压平均值≥135/85 mmHg (每日早、晚测量 , 连续测量5~7 d) |
2型糖尿病 | 典型糖尿病症状+随机血糖≥11.1 mmol/L , 或空腹血糖≥ 7.0 mmol/L , 或OGTT 2 h血糖≥11.1 mmol/L , 或HbA1c≥ 6.5% , 无糖尿病典型症状者 , 须改日复查确认 |
血脂异常 | 符合以下至少1条b : (1) TC≥5.2 mmol/L (200 mg/dl) ; (2) LDL-C≥3.4 mmol/L (130 mg/dl) ; (3) HDL-C<1.0 mmol/L(40mg/dl) ; (4)非HDL-C≥4.1mmol/L (160 mg/dl) ; (5) TG≥ 1.7 mmol/L (150 mg/dl) |
注:HbA1c,糖化血红蛋白;OGTT 2 h血糖,口服葡萄糖耐量试验, 于口服葡萄糖后2 h采静脉血检测血糖;TC,总胆固醇;LDL C,低 密度脂蛋白胆固醇;TG,甘油三酯;a 在未使用降压药物的情况 下;b主要适用于低危的一级预防人群;1 mmHg=0.133 kPa
图2 “三高 ”诊断标准[12 14, 25 29]
三、“三高 ”患者风险评估
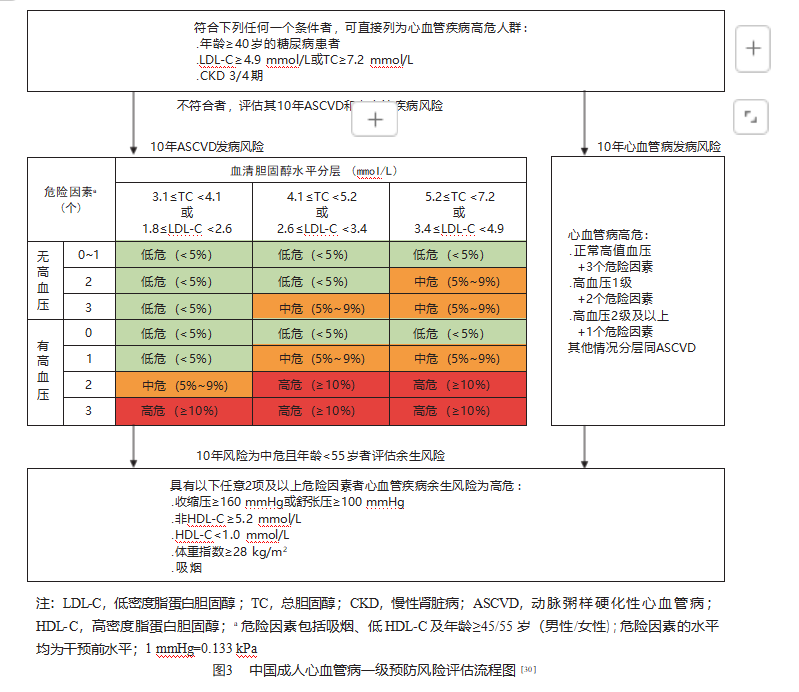
个体发生心血管疾病危险的高低不仅取决于单个危险因素如血压、血糖或胆固醇水平的高低, 还取决于同时存在的其他危险因素的数目和水平、 靶器官损害和临床并发症 。 因此,必须对“三高 ”患者进行心血管疾病总体风险的评估和分层 。全面 评价心血管疾病总体风险有助于临床医师针对多 重危险因素制定出个体化的综合防治决策,从而最大程度地降低患者发生心血管事件的总体危险 。心血管疾病的预防可分为一级预防和二级预防 。 心血管疾病一级预防是指在心血管事件发生之前, 通过控制吸烟、高血压、糖尿病和血脂异常等心血管疾病的主要危险因素,降低心血管临床事件发生 风险的预防措施 。对于心血管病一级预防的对象, 本共识采用《中国心血管病一级预防指南》[30]推荐的“ 中国成人心血管病一级预防风险评估流程 ”进行心血管病风险评估和危险分层( 图 3)。 评估流“ 三高 ”的诊断标准见图 2 。需要强调的是,图 2 中的血脂异常诊断标准,主要适用于 ASCVD 低危人群。降脂治疗时应把降低 LDL C 水平作为首要干预靶点,并根据患者的 ASCVD 危险分层确定目标值。
四、“三高 ”共管临床指标的控制目标值
“ 三高 ”患者需综合管理,将血压、血糖和血脂等临床指标尽可能控制在目标值范围内 。本共识 综合国内外高血压、2型糖尿病和血脂异常防治指 南及共识的推荐[12 14, 25 32],将“ 三高 ”患者各项临床 指标的控制目标值列于图 4 。在临床实践中,应遵 循个体化原则来实现这些指标的目标值,综合考虑 患者的年龄、意愿、预期寿命、病程长短、有无并发症和治疗反应等因素 。尤其是在血糖管理时,对老年患者,低血糖高风险患者,病程较长、预期寿命较短、有严重并发症或合并症的患者,可采取相对宽松的空腹血糖、非空腹血糖或 HbA1c 目标值(例如 HbA1c 可放宽至<8%)。
“三高”共管的干预策略
一、生活方式干预
生活方式干预在任何时候对任何“ 三高 ”患者都是合理、有效的治疗,其改善血脂异常和降低血压、血糖以及心血管风险的作用肯定,所有患者都应采用 。 生活方式干预的主要措施包括:( 1)合理膳食,建议高血压患者采用美国的阻止高血压饮食 (Dietary Approaches to Stop Hypertension,DASH)或 中国心脏健康饮食[33];(2)减少钠盐摄入,每日食盐不超过 5 g;(3)增加身体运动,减少久坐等静态生 活方式,每周至少 150 min 中等强度身体运动;(4)控制体重,使体重指数<24 kg/m2,腹围男性<90 cm、 女性<85 cm;(5)不吸烟、彻底戒烟、避免被动吸烟; (6)不饮酒或限制饮酒;(7)减轻精神压力,保持心理平衡 ;(8)健康睡眠 ,养成每天 7~8 h 的睡眠习惯[34]。
二、药物治疗
(一)高血压的药物治疗
高血压治疗的根本目标是降低发生心脑肾及血管并发症和死亡的总危险 。在改善生活方式的基础上,应根据患者的总体风险水平选择降压药物,实现血压达标;同时干预可纠正危险因素、靶器官损害和并存的临床疾病,降低总体心血管事件和全因死亡的风险[12]。
血压 | |||
一般高血压患者 | <140/90 mmHg , 能耐受可进一步降至<130/80 mmHg | ||
合并糖尿病、心力衰竭, 或有蛋白尿的CKD患者 | <130/80 mmHg | ||
≥80岁高龄老年人 | <150/90 mmHg | ||
血糖 | |||
空腹血糖 (mmoI/L) | 4.4~7.0 | ||
非空腹血糖 (mmoI/L) | <10.0 | ||
HbA1c (%) | <7.0 | ||
血脂 | |||
ASCVD危险分层 | LDL-C(mmoI/L) | 非HDL-C (mmoI/L) | TG(mmoI/L) |
低危 | <3.4 | <4.1 |
<1.7 |
中危/高危 | <2.6 | <3.4 | |
极高危 | <1.8* | <2.6 | |
超高危 | <1.4* | <2.2 | |
注:CKD,慢性肾脏病;HbA1c,糖化血红蛋白;ASCVD,动脉粥 样硬化性心血管病;LDL C,低密度脂蛋白胆固醇;HDL C,高密 度脂蛋白胆固醇;TG,甘油三酯;* 且较基线水平降低幅度> 50%;1 mmHg=0.133 kPa
图4 “三高 ”患者临床指标的控制目标值
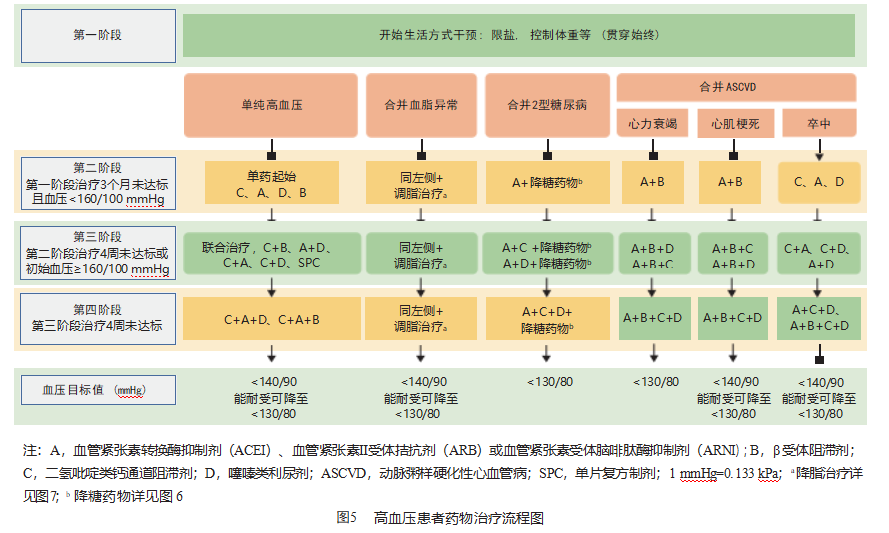
血管紧张素转换酶抑制剂(angiotensin- converting enzyme inhibitor,ACEI)、血管紧张素Ⅱ受体拮抗剂(angiotensin receptor blocker,ARB)、钙 通道阻滞剂(calcium channel blocker,CCB)、利尿剂、β 受体阻滞剂和血管紧张素受体脑啡肽酶抑制剂(angiotensin receptor neprilysin inhibitor,ARNI) 均可作为一线降压药物,应根据患者的血压水平和 心血管风险水平选择初始单药或联合治疗 。对血 压≥160/100 mmHg、高于目标血压 20/10 mmHg 的高危患者,或单药治疗未达标的高血压患者,应进行 联合降压治疗,包括药物自由联合或单片复方制剂 (single pill combination,SPC),从改善治疗依从性和持续性的角度可考虑优先应用 SPC(图 5)。
优先选择一日一次的长效降压药物,以有效控制 24h 血压。管理血压的同时还应兼顾心率,对高血压伴持续性心率增快的患者(静息心率>80次/min), 应考虑使用 β 受体阻滞剂,首选 β1 受体阻滞剂如琥珀酸美托洛尔缓释片或比索洛尔[35]。
( 二)糖尿病的药物治疗
对确诊的 2 型糖尿病患者,在饮食管理和运动治疗的同时,应启动降糖药物治疗。应选择安全、有效、能使血糖达标并维持达标的降糖药物,二甲双胍是大多数 2型糖尿病患者控制高血糖的一线用药和药物联合中的基本用药 。超重和肥胖的患者可优先考虑能减轻体重的降糖药物 。 ASCVD 患者、心血管病高危患者、心力衰竭患者和 (或)CKD 患者,治疗方案中应包括能降低心肾风险的药物,如钠 葡萄糖共转运蛋白2抑制剂 (sodium-glucose co transporter 2 inhibitor,SGLT2i)和(或)胰高糖素样肽 1 受体激动剂(glucagon like peptide 1 receptor agonist,GLP 1 RA)(图 6)。
糖尿病合并 CKD 的患者需强化综合管理,包括中等强度他汀或联合其他降脂药物治疗 。 降糖药物通常首选 SGLT2i 和(或)GLP 1 RA 。合并高血压和蛋白尿的患者应使用 一种 ACEI 或ARB, 并将 剂量上调至能耐受的最大剂量 。估算肾小球滤过率(estimated glomerular filtration rate,eGFR)≥ 25 ml · min 1 ·( 1.73 m2 ) 1、有蛋白尿且血钾正常的2 型糖尿病患者,可考虑使用已证实对心肾有益的 非甾体类盐皮质激素受体拮抗剂非奈利酮[37 38]。
经足量口服降糖药物联合治疗后 HbA1c 不能达标的患者,可开 始口服药和注射降糖药(GLP 1RA或胰岛素)的联合治疗 。有高血糖症状 (如多尿或多饮)、持续分解代谢证据(如出现无明 显诱因的体重显著下降)、HbA1c(>10%)或血糖(> 16.7 mmol/L)水平很高的患者,应考虑尽早启动胰岛素治疗。
(三)血脂异常的药物治疗
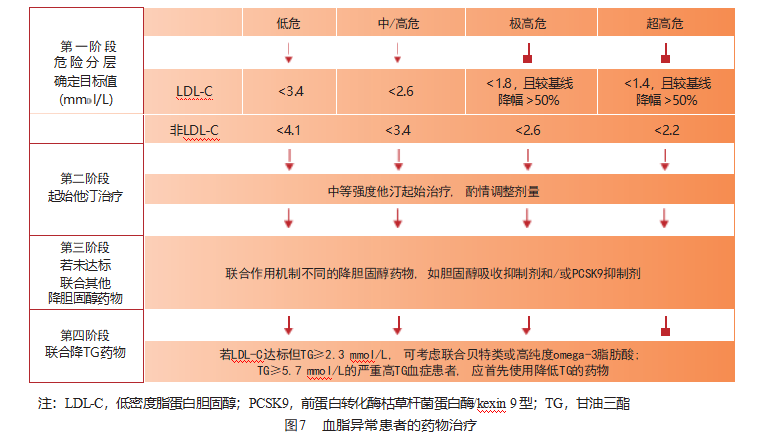
血脂异常尤其是 LDL C 升高是导致 ASCVD 发生、发展的关键因素 。大量临床研究反复证实,无论采取何种药物,只要能降低血清 LDL C 水平,就可稳定、延缓甚至逆转动脉粥样硬化病变,并能显 著减少 ASCVD 的发生率、致残率和死亡率 。 因此, LDL C 是降脂治疗的首要干预靶点,非 HDL C 可作为次要干预靶点 。LDL C 降得越低,维持 LDL C 低水平的时间越长,ASCVD 风险下降越显著 。尽管目前尚未发现降 LDL C 治疗有明确的下限值,但各国指南仍然推荐根据个体的 ASCVD 风险分层来决定 LDL C 的目标值(图 4)。 设定目标值的好处是优化获益风险比 、有利医患沟通和促进治疗依从性[14, 26, 39]。
临床上可供选用的降脂药物大体上可分为 2 大类:( 1)主要降胆固醇的药物,包括他汀类、胆固醇吸收抑制剂 、前蛋白转化酶枯草杆菌蛋白酶/ kexin 9 型(proprotein convertase subtilisin/kexin type 9, PCSK9)抑制剂及其他降脂药(胆酸螯合剂、普罗 布考、血脂康、脂必泰等)。(2)主要降 TG 的药物,包 括贝特类、烟酸类和高纯度 omega 3脂肪酸 。部分 降脂药物兼有降低胆固醇、降低 TG 和/或改善其他 血脂成分的作用 。对于严重的高脂血症,常需多种 降脂药物联合应用,才能获得良好疗效。
多项大规模临床试验结果一致显示,他汀类药物在 ASCVD 一级和二级预防中均能显著降低心血管事件 。 因此,为了降脂达标,应首选他汀类药物。 一般推荐起始应用中等强度他汀(可降低LDL C 水 平 25%~50%),根据个体的降脂疗效和耐受情况, 适当调整剂量;若 LDL C 不能达标,建议联用胆固醇吸收抑制剂;如 LDL C 仍不达标,应加用 PCSK9 抑制剂。
对血清 TG 水平增高(≥1.7 mmol/L)的患者,首先应用非药物干预措施 。TG≥2.3 mmol/L 者可考虑 在他汀治疗基础上加用贝特类或高纯度 omega 3脂肪酸 。对于严重高 TG 血症患者(TG≥5.7 mmol/L), 为降低急性胰腺炎风险,应首先考虑使用主要降低TG 的药物(图 7)。
(四)其他综合治疗
“ 三高 ”患者合并冠心病、CKD、心力衰竭等疾 病时,应根据相关指南对这些疾病进行综合性的优 化管理和治疗。
“三高”共管的分层管理策略
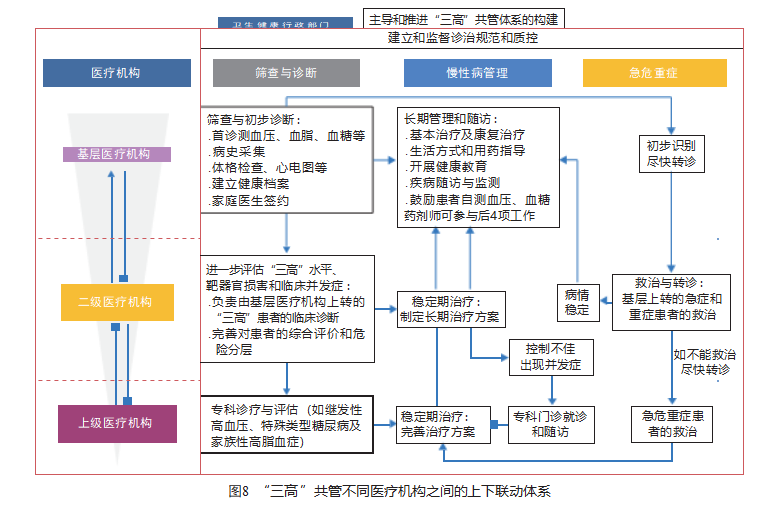
“ 三高 ”共管需要统筹各方资源,健全政府主导、部门协作、动员社会、全民参与的慢性病综合防 治机制。“三高 ”共管上下级联动体系的构建需要以下机构和部门的参与 。 因不同区域的医疗机构分 布情况不同,可根据实际情况调整各机构的等级归属、分工和职责[40]。通过互联网、数字化和信息化 等手段促进各级医疗机构之间的密切协作,共同做 好“ 三高 ”患者的全程管理(图 8)。 此外,药师也可参与“三高 ”管理,充分发挥其提供高质量药学服务 的优势。
1. 卫生健康行政部门:主导“三高 ”共管上下级 联动体系的构建,统筹各方资源,在有条件的前提 下实现信息化自动整合和共享,提升疾病管理效率 。督促医疗机构严格按照统一工作标准、诊治规 范和流程,建立“三高 ”诊治的质控制度 。建立奖励 机制和绩效评价,推动“ 三高 ”共管回归基层诊治, 推进上下级联动体系的构建。

2. 基层医疗卫生机构:包括社区卫生服务中心、乡镇卫生院、家庭医生团队和村卫生室等,负责“ 三高 ”患者的初步诊断和随访管理等 。工作内容包括:( 1)承担主要筛查工作和“三高 ”的初步诊断 , 建立健康档案,重点提高“三高 ”指标的达标率。(2 )实施患者年度体检,在二级及以上医院协助下开展专科体检和并发症筛查。(3)开展患者随访、基本治疗及康复治疗。(4)开展健康教育,指导患者自我健康管理,引导和推广居民体检和主动自测“ 三高 ”指标。
3. 二级医疗卫生机构:包括县、区、市级辖区范 围内的二级医院或县域医疗中心 。 当区域内无三 级医疗机构或二级医疗机构综合实力较强时,也可直接承担上级医院部分或全部任务 。具体内容为负责基层上转的急症和重症患者的救治,疑难复杂病例的进一步评估和治疗,完善治疗方案。
4. 上级医疗卫生机构:包括辖区范围内具有教 学及科研能力的三级医疗机构或区域内无三级医疗机构前提下的综合实力较强的二级医疗机构或区域医疗中心。负责为二级医院和/或基层医疗卫生机构进行高水平专科性技术指导和业务培训,协助开展相关科研项目,并协助卫生健康行政部门制定规范化的“三高 ”临床诊疗路径和流程。
“ 三高 ”共管知易行难,临床实践中会遇到很多问题 。例如:( 1)血脂异常尚未纳入国家基本公共卫生服务的慢病管理项目,成为我国心血管病防控工作中的“短板”;(2)综合性医院分科太细,以疾病 为中心的模式不利于共病的管理;(3)国内目前缺 乏统一的“三高 ”共管质控标准 。然而,情况正在改变 。 国家已经提出要推进“三高 ”共管[3],青岛等地 已经推出以全科医师为主力军的“ 三高共管、三级协同 ”医疗服务模式,正在积累经验[40]。“三高 ”共管 是以患者为中心的医疗实践,能节省医疗资源和费用,还将有助于遏制我国心血管病死亡率的上升势头。
小结
“ 三高 ”并存的患者发生严重心血管事件的风险成倍增高,而实行“三高 ”共管可产生良好的健康效益和经济效益 。本共识结合我国人群的“ 三高 ” 患病率、控制现状和“ 三高 ”共管获益的临床证据,提出了符合我国国情的“三高 ”共管路径、患者风险 评估方法、“三高 ”诊断标准和管理目标值,强调早期筛查和对患者进行心血管总体风险评估,为患者选择个体化的管理目标。
 “ 三高 ”共管规范化诊疗中国专家 共识( 2023 版).pdf
“ 三高 ”共管规范化诊疗中国专家 共识( 2023 版).pdf


